Brustkrebs

Brustkrebs ist Krebs, der im Gewebe der Brust beginnt. Es gibt zwei Hauptarten von Brustkrebs:
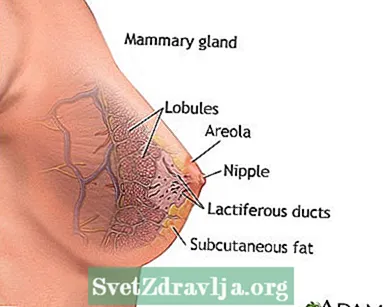
- Das duktale Karzinom beginnt in den Röhren (Kanälen), die die Milch von der Brust zur Brustwarze transportieren. Die meisten Brustkrebsarten sind dieser Art.
- Das lobuläre Karzinom beginnt in den Teilen der Brust, den sogenannten Läppchen, die Milch produzieren.
In seltenen Fällen können andere Arten von Brustkrebs in anderen Bereichen der Brust beginnen.
Brustkrebs-Risikofaktoren sind Dinge, die die Wahrscheinlichkeit erhöhen, an Brustkrebs zu erkranken:
- Einige Risikofaktoren können Sie kontrollieren, z. B. Alkoholkonsum. Andere, wie die Familiengeschichte, können Sie nicht kontrollieren.
- Je mehr Risikofaktoren Sie haben, desto mehr steigt Ihr Risiko. Dies bedeutet jedoch nicht, dass Sie an Krebs erkranken. Viele Frauen, die an Brustkrebs erkranken, haben keine bekannten Risikofaktoren oder eine Familienanamnese.
- Wenn Sie Ihre Risikofaktoren kennen, können Sie Schritte unternehmen, um Ihr Risiko zu senken.
Manche Frauen haben aufgrund bestimmter genetischer Marker oder Varianten, die von ihren Eltern weitergegeben werden können, ein höheres Brustkrebsrisiko.
- Gene, die als BRCA1 oder BRCA2 bekannt sind, sind für die meisten Fälle von erblichem Brustkrebs verantwortlich.
- Ein Screening-Tool mit Fragen zu Ihrer und Ihrer Familiengeschichte kann Ihrem Arzt helfen, ob Sie gefährdet sind, diese Gene zu tragen.
- Wenn Sie ein hohes Risiko haben, einen Bluttest, um zu sehen, ob Sie die Gene tragen.
- Bestimmte andere Gene können zu einem erhöhten Brustkrebsrisiko führen.
Brustimplantate, die Verwendung von Antitranspirantien und das Tragen von Bügel-BHs erhöhen das Brustkrebsrisiko nicht. Es gibt auch keine Hinweise auf einen direkten Zusammenhang zwischen Brustkrebs und Pestiziden.
Brustkrebs im Frühstadium verursacht oft keine Symptome. Aus diesem Grund sind regelmäßige Brustuntersuchungen und Mammographien wichtig, damit Krebserkrankungen ohne Symptome früher entdeckt werden können.
Wenn der Krebs wächst, können folgende Symptome auftreten:
- Brustknoten oder Knoten in der Achselhöhle, der hart ist, ungleichmäßige Kanten hat und normalerweise nicht wehtut.
- Ändern Sie die Größe, Form oder das Gefühl der Brust oder Brustwarze. Du kannst zum Beispiel Rötungen, Grübchen oder Kräuselungen haben, die wie die Haut einer Orange aussehen.
- Flüssigkeit aus der Brustwarze. Flüssigkeit kann blutig, klar bis gelb, grün sein oder wie Eiter aussehen.
Bei Männern umfassen Brustkrebssymptome Brustklumpen und Brustschmerzen und -empfindlichkeit.
Symptome von fortgeschrittenem Brustkrebs können sein:
- Knochenschmerzen
- Brustschmerzen oder Beschwerden
- Hautgeschwüre
- Schwellung der Lymphknoten in der Achselhöhle (neben der Brust bei Krebs)
- Gewichtsverlust
Der Arzt wird Sie nach Ihren Symptomen und Risikofaktoren fragen. Dann führt der Anbieter eine körperliche Untersuchung durch. Die Untersuchung umfasst sowohl Brüste, Achselhöhlen als auch den Hals- und Brustbereich.
Frauen werden ermutigt, jeden Monat Selbstuntersuchungen der Brust durchzuführen. Die Bedeutung von Selbstuntersuchungen zur Erkennung von Brustkrebs ist jedoch umstritten.
Tests zur Diagnose und Überwachung von Menschen mit Brustkrebs können umfassen:
- Mammographie zum Screening auf Brustkrebs oder zur Identifizierung des Brustknotens
- Brustultraschall, um zu zeigen, ob der Knoten fest oder flüssigkeitsgefüllt ist
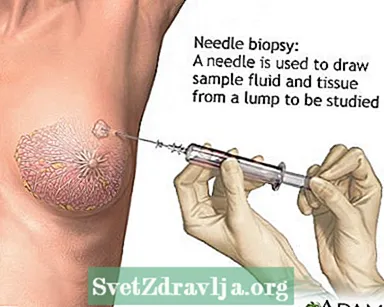
- Brustbiopsie mit Methoden wie Nadelaspiration, ultraschallgeführt, stereotaktisch oder offen
- Brust-MRT, um den Knoten in der Brust besser zu identifizieren oder eine abnormale Veränderung auf einer Mammographie zu beurteilen
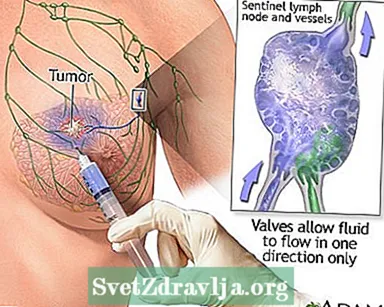
- Sentinel-Lymphknotenbiopsie, um zu überprüfen, ob sich der Krebs auf die Lymphknoten ausgebreitet hat
- CT-Scan, um zu überprüfen, ob sich der Krebs außerhalb der Brust ausgebreitet hat
- PET-Scan, um zu überprüfen, ob sich der Krebs ausgebreitet hat
Wenn Ihr Arzt erfährt, dass Sie Brustkrebs haben, werden weitere Tests durchgeführt. Dies wird als Staging bezeichnet, bei dem überprüft wird, ob sich der Krebs ausgebreitet hat. Das Staging hilft bei der Behandlung und Nachsorge. Es gibt Ihnen auch eine Vorstellung davon, was Sie in Zukunft erwartet.
Brustkrebsstadien reichen von 0 bis IV. Je höher das Stadium, desto weiter fortgeschritten ist der Krebs.
Die Behandlung basiert auf vielen Faktoren, darunter:
- Art von Brustkrebs
- Stadium des Krebses (Staging ist ein Instrument, das Ihre Anbieter verwenden, um herauszufinden, wie weit der Krebs fortgeschritten ist)
- Ob der Krebs empfindlich auf bestimmte Hormone reagiert
- Ob der Krebs das HER2/neu-Protein überproduziert (überexprimiert)
Krebsbehandlungen können umfassen:
- Hormontherapie.
- Chemotherapie, bei der Medikamente verwendet werden, um Krebszellen abzutöten.
- Strahlentherapie, die verwendet wird, um Krebsgewebe zu zerstören.
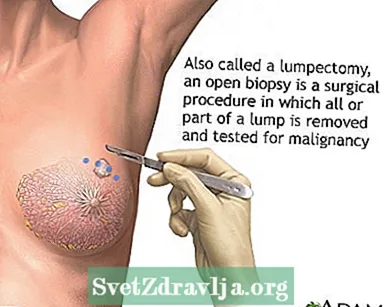
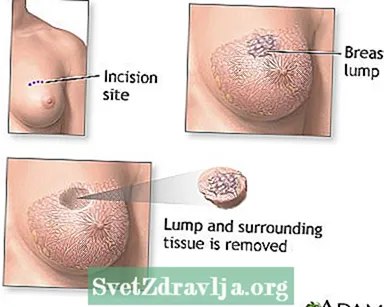
- Operation zur Entfernung von Krebsgewebe: Eine Lumpektomie entfernt den Brustknoten. Bei der Mastektomie werden die gesamte oder ein Teil der Brust und möglicherweise benachbarte Strukturen entfernt. Während der Operation können auch benachbarte Lymphknoten entfernt werden.
- Gezielte Therapie setzt Medikamente ein, um die Genveränderungen in Krebszellen anzugreifen. Die Hormontherapie ist ein Beispiel für eine zielgerichtete Therapie. Es blockiert bestimmte Hormone, die das Krebswachstum ankurbeln.
Die Krebsbehandlung kann lokal oder systemisch sein:
- Lokale Behandlungen betreffen nur den Krankheitsbereich. Bestrahlung und Operation sind Formen der lokalen Behandlung. Sie sind am wirksamsten, wenn sich der Krebs nicht außerhalb der Brust ausgebreitet hat.
- Systemische Behandlungen wirken sich auf den gesamten Körper aus. Chemotherapie und Hormontherapie sind Formen der systemischen Behandlung.
Die meisten Frauen erhalten eine Kombination von Behandlungen. Bei Frauen mit Brustkrebs im Stadium I, II oder III besteht das Hauptziel darin, den Krebs zu behandeln und ein Wiederauftreten (Rezidiv) zu verhindern. Bei Frauen mit Krebs im Stadium IV besteht das Ziel darin, die Symptome zu verbessern und ihnen zu helfen, länger zu leben. In den meisten Fällen ist Brustkrebs im Stadium IV nicht heilbar.
- Stadium 0 und duktales Karzinom: Lumpektomie plus Bestrahlung oder Mastektomie ist die Standardbehandlung.
- Stadium I und II: Lumpektomie plus Bestrahlung oder Mastektomie mit Lymphknotenentfernung ist die Standardbehandlung. Chemotherapie, Hormontherapie und andere gezielte Therapien können auch nach der Operation eingesetzt werden.
- Stadium III: Die Behandlung umfasst eine Operation, möglicherweise gefolgt von einer Chemotherapie, einer Hormontherapie und einer anderen gezielten Therapie.
- Stadium IV: Die Behandlung kann eine Operation, Bestrahlung, Chemotherapie, Hormontherapie, eine andere gezielte Therapie oder eine Kombination dieser Behandlungen umfassen.
Einige Frauen nehmen nach der Behandlung noch einige Zeit Medikamente ein. Bei allen Frauen werden nach der Behandlung weiterhin Bluttests, Mammographien und andere Tests durchgeführt, um das Wiederauftreten von Krebs oder die Entwicklung eines anderen Brustkrebses zu überwachen.
Frauen, die eine Mastektomie hatten, können sich einer rekonstruktiven Brustoperation unterziehen. Dies wird entweder zum Zeitpunkt der Mastektomie oder später durchgeführt.
Sie können den Krankheitsstress lindern, indem Sie einer Krebs-Selbsthilfegruppe beitreten. Der Austausch mit anderen, die gemeinsame Erfahrungen und Probleme haben, kann Ihnen helfen, sich nicht allein zu fühlen.
Neue, verbesserte Behandlungsmethoden helfen Menschen mit Brustkrebs, länger zu leben. Selbst mit einer Behandlung kann sich Brustkrebs auf andere Teile des Körpers ausbreiten. Manchmal kehrt der Krebs zurück, selbst nachdem der gesamte Tumor entfernt wurde und nahegelegene Lymphknoten als krebsfrei befunden wurden.
Einige Frauen, die Brustkrebs hatten, entwickeln einen neuen Brustkrebs, der nicht mit dem ursprünglichen Tumor zusammenhängt.
Wie gut es Ihnen nach einer Brustkrebsbehandlung geht, hängt von vielen Faktoren ab. Je weiter Ihr Krebs fortgeschritten ist, desto schlechter ist das Ergebnis. Andere Faktoren, die das Rezidivrisiko und die Wahrscheinlichkeit einer erfolgreichen Behandlung bestimmen, sind:
- Lage des Tumors und wie weit er sich ausgebreitet hat
- Ob der Tumor Hormonrezeptor-positiv oder -negativ ist
- Tumormarker
- Genexpression
- Tumorgröße und -form
- Zellteilungsrate oder wie schnell der Tumor wächst
Nachdem Sie alle oben genannten Punkte berücksichtigt haben, kann Ihr Arzt Ihr Risiko für ein Wiederauftreten von Brustkrebs besprechen.
Bei einer Krebsbehandlung können Nebenwirkungen oder Komplikationen auftreten. Diese können vorübergehende Schmerzen oder Schwellungen der Brust und der Umgebung umfassen. Fragen Sie Ihren Arzt nach möglichen Nebenwirkungen der Behandlung.
Wenden Sie sich an Ihren Anbieter, wenn:
- Sie einen Knoten in der Brust oder Achselhöhle haben
- Du hast Brustwarzenausfluss
Rufen Sie nach der Behandlung von Brustkrebs Ihren Arzt an, wenn Sie Symptome wie:
- Mamillensekretion
- Ausschlag auf der Brust
- Neue Knoten in der Brust
- Schwellungen in der Umgebung
- Schmerzen, insbesondere Brustschmerzen, Bauchschmerzen oder Knochenschmerzen
Sprechen Sie mit Ihrem Arzt darüber, wie oft Sie eine Mammographie oder andere Tests zur Früherkennung von Brustkrebs durchführen lassen sollten. Durch eine Mammographie entdeckter Brustkrebs im Frühstadium hat gute Heilungschancen.
Tamoxifen ist zur Brustkrebsprävention bei Frauen ab 35 Jahren mit hohem Risiko zugelassen. Besprechen Sie dies mit Ihrem Anbieter.
Frauen mit sehr hohem Brustkrebsrisiko können eine präventive (prophylaktische) Mastektomie in Betracht ziehen. Dies ist eine Operation, bei der die Brüste entfernt werden, bevor Brustkrebs diagnostiziert wird. Mögliche Kandidaten sind:
- Frauen, denen aufgrund von Krebs bereits eine Brust entfernt wurde
- Frauen mit einer starken Familienanamnese von Brustkrebs
- Frauen mit Genen oder genetischen Mutationen, die ihr Brustkrebsrisiko erhöhen (wie BRCA1 oder BRCA2)
Viele Risikofaktoren, wie Ihre Gene und Familienanamnese, können nicht kontrolliert werden.Eine gesunde Lebensweise kann jedoch das Gesamtrisiko, an Krebs zu erkranken, verringern. Das beinhaltet:
- Gesunde Lebensmittel essen
- Ein gesundes Gewicht halten
- Begrenzung des Alkoholkonsums auf 1 Getränk pro Tag
Krebs - Brust; Karzinom - duktal; Karzinom - lobulär; DCIS; LCIS; HER2-positiver Brustkrebs; ER-positiver Brustkrebs; Duktales Karzinom in situ; Lobuläres Karzinom in situ
- Externe Bestrahlung der Brust - Entladung
- Chemotherapie - was Sie Ihren Arzt fragen sollten
- Lymphödem - Selbstversorgung
- Mastektomie und Brustrekonstruktion – was Sie Ihren Arzt fragen sollten
- Mastektomie - Entlassung
- Strahlentherapie – Fragen an Ihren Arzt
 Weibliche Brust
Weibliche Brust Nadelbiopsie der Brust
Nadelbiopsie der Brust Offene Biopsie der Brust
Offene Biopsie der Brust Selbstuntersuchung der Brust
Selbstuntersuchung der Brust Selbstuntersuchung der Brust
Selbstuntersuchung der Brust Selbstuntersuchung der Brust
Selbstuntersuchung der Brust Weite Exzision
Weite Exzision Entfernung von Brustknoten - Serie
Entfernung von Brustknoten - Serie Mastektomie - Serie
Mastektomie - Serie Sentinel-Node-Biopsie
Sentinel-Node-Biopsie
Makhoul I. Therapeutische Strategien für Brustkrebs. In: Bland KI, Copeland EM, Klimberg VS, Gradishar WJ, Hrsg. Die Brust: Umfassende Behandlung von gutartigen und bösartigen Erkrankungen. 5. Aufl. Philadelphia, PA: Elsevier; 2018: Kap 24.
Website des Nationalen Krebsinstituts. Brustkrebsbehandlung (Erwachsene) (PDQ) - Version für medizinisches Fachpersonal. www.cancer.gov/types/breast/hp/breast-treatment-pdq. Aktualisiert am 12. Februar 2020. Zugriff am 25. Februar 2020.
Website des National Comprehensive Cancer Network. NCCN-Richtlinien für die klinische Praxis in der Onkologie (NCCN-Richtlinien): Brustkrebs. Version 2.2020. www.nccn.org/professionals/physician_gls/pdf/breast.pdf. Aktualisiert am 5. Februar 2020. Zugriff am 25. Februar 2020.
Siu AL; US-Task Force für präventive Dienste. Screening auf Brustkrebs: Empfehlungserklärung der US Preventive Services Task Force. Anna Praktikantin Med. 2016;164(4):279-296. PMID: 26757170 pubmed.ncbi.nlm.nih.gov/26757170/.
US-Task Force für vorbeugende Dienste, Owens DK, Davidson KW, et al. Risikobewertung, genetische Beratung und genetische Tests für BRCA-bedingten Krebs: Empfehlungserklärung der US Preventive Services Task Force [veröffentlichte Korrektur erscheint in JAMA. 2019;322(18):1830]. JAMA. 2019;322(7):652-665. PMID: 31429903 pubmed.ncbi.nlm.nih.gov/31429903/.
