Familiäre kombinierte Hyperlipidämie

Die familiäre kombinierte Hyperlipidämie ist eine Erkrankung, die durch Familien weitergegeben wird. Es verursacht hohe Cholesterinwerte und hohe Triglyceride im Blut.
Die familiäre kombinierte Hyperlipidämie ist die häufigste genetische Erkrankung, die die Blutfettwerte erhöht. Es kann einen frühen Herzinfarkt verursachen.
Diabetes, Alkoholismus und Hypothyreose verschlimmern den Zustand. Zu den Risikofaktoren gehören eine Familienanamnese mit hohem Cholesterinspiegel und einer frühen koronaren Herzkrankheit.
In den ersten Jahren können keine Symptome auftreten.
Wenn Symptome auftreten, können sie umfassen:
- Brustschmerzen (Angina pectoris) oder andere Anzeichen einer koronaren Herzkrankheit können bereits in jungen Jahren auftreten.
- Krämpfe einer oder beider Waden beim Gehen.
- Wunden an den Zehen, die nicht heilen.
- Plötzliche schlaganfallähnliche Symptome wie Sprachschwierigkeiten, Hängenbleiben auf einer Seite des Gesichts, Schwäche eines Arms oder Beins und Gleichgewichtsverlust.
Menschen mit dieser Erkrankung können als Teenager hohe Cholesterin- oder Triglyceridspiegel entwickeln. Der Zustand kann auch diagnostiziert werden, wenn Menschen zwischen 20 und 30 Jahre alt sind. Die Werte bleiben das ganze Leben lang hoch. Menschen mit familiärer kombinierter Hyperlipidämie haben ein erhöhtes Risiko für eine frühe koronare Herzkrankheit und Herzinfarkte. Sie haben auch höhere Fettleibigkeitsraten und haben eher eine Glukoseintoleranz.
Bluttests werden durchgeführt, um Ihren Cholesterin- und Triglyceridspiegel zu überprüfen. Tests werden zeigen:
- Erhöhtes LDL-Cholesterin
- Vermindertes HDL-Cholesterin
- Erhöhte Triglyceride
- Erhöhtes Apolipoprotein B100
Für eine Form der familiären kombinierten Hyperlipidämie stehen genetische Tests zur Verfügung.
Ziel der Behandlung ist es, das Risiko einer atherosklerotischen Herzerkrankung zu reduzieren.
ÄNDERUNGEN DES LEBENSSTILS
Der erste Schritt besteht darin, Ihre Ernährung umzustellen. Meistens werden Sie mehrere Monate lang eine Ernährungsumstellung versuchen, bevor Ihr Arzt Medikamente empfiehlt. Zu den Ernährungsumstellungen gehört die Verringerung der Menge an gesättigtem Fett und raffiniertem Zucker.
Hier sind einige Änderungen, die Sie vornehmen können:
- Essen Sie weniger Rindfleisch, Hühnchen, Schweinefleisch und Lamm
- Ersetzen Sie fettarme Milchprodukte durch vollfette
- Vermeiden Sie verpackte Kekse und Backwaren, die Transfette enthalten
- Reduzieren Sie das Cholesterin, das Sie essen, indem Sie Eigelb und Innereien einschränken organ
Beratung wird oft empfohlen, um Menschen zu helfen, ihre Essgewohnheiten zu ändern. Gewichtsverlust und regelmäßige Bewegung können auch dazu beitragen, Ihren Cholesterinspiegel zu senken.

MEDIKAMENTE
Wenn Änderungen des Lebensstils Ihren Cholesterinspiegel nicht ausreichend verändern oder Sie ein sehr hohes Risiko für atherosklerotische Herzerkrankungen haben, kann Ihr Arzt Ihnen die Einnahme von Medikamenten empfehlen. Es gibt verschiedene Arten von Medikamenten, die helfen, den Cholesterinspiegel im Blut zu senken.
Die Medikamente wirken auf unterschiedliche Weise, um Ihnen zu helfen, einen gesunden Lipidspiegel zu erreichen. Einige sind besser bei der Senkung des LDL-Cholesterins, einige sind gut bei der Senkung der Triglyceride, während andere dazu beitragen, das HDL-Cholesterin zu erhöhen.
Die am häufigsten verwendeten und wirksamsten Medikamente zur Behandlung eines hohen LDL-Cholesterins werden Statine genannt. Dazu gehören Lovastatin (Mevacor), Pravastatin (Pravachol), Simvastatin (Zocor), Fluvastatin (Lescol), Atorvastatin (Lipitor), Rosuvastatin (Crestor) und Pitivastatin (Livalo).
Andere cholesterinsenkende Medikamente sind:
- Gallensäure-bindende Harze.
- Ezetimib.
- Fibrate (wie Gemfibrozil und Fenofibrat).
- Nikotinsäure.
- PCSK9-Inhibitoren wie Alirocumab (Praluent) und Evolocumab (Repatha) Diese stellen eine neuere Klasse von Medikamenten zur Behandlung von hohem Cholesterinspiegel dar.
Wie gut Sie abschneiden, hängt ab von:
- Wie früh die Erkrankung diagnostiziert wird
- Wenn Sie mit der Behandlung beginnen
- Wie gut Sie Ihren Behandlungsplan einhalten
Ohne Behandlung können Herzinfarkt oder Schlaganfall zu einem frühen Tod führen.
Selbst mit Medikamenten können manche Menschen weiterhin hohe Lipidspiegel haben, die ihr Risiko für einen Herzinfarkt erhöhen.
Komplikationen können sein:
- Frühe atherosklerotische Herzkrankheit
- Herzattacke
- Schlaganfall
Suchen Sie sofort einen Arzt auf, wenn Sie Brustschmerzen oder andere Warnzeichen für einen Herzinfarkt haben.
Rufen Sie Ihren Arzt an, wenn Sie eine persönliche oder familiäre Vorgeschichte mit hohen Cholesterinwerten haben.
Eine cholesterin- und fettarme Ernährung kann dazu beitragen, den LDL-Spiegel bei Menschen mit hohem Risiko zu kontrollieren.
Wenn jemand in Ihrer Familie an dieser Erkrankung leidet, sollten Sie ein genetisches Screening für sich oder Ihre Kinder in Betracht ziehen. Manchmal können jüngere Kinder eine leichte Hyperlipidämie haben.
Es ist wichtig, andere Risikofaktoren für einen frühen Herzinfarkt wie Rauchen zu kontrollieren.
Multiple Hyperlipidämie vom Lipoproteintyp
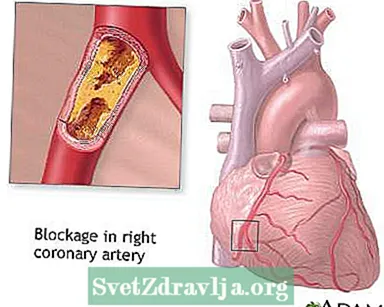
 Koronararterienblockade
Koronararterienblockade Gesunde Ernährung
Gesunde Ernährung
Genest J, Libby P. Lipoproteinstörungen und Herz-Kreislauf-Erkrankungen. In: DP Zipes, P. Libby, RO Bonow, DL Mann, GF Tomaselli, E. Braunwald, Hrsg. Braunwalds Herzkrankheit: Ein Lehrbuch der Herz-Kreislauf-Medizin. 11. Aufl. Philadelphia, PA: Elsevier; 2019: Kap 48.
Robinson JG. Störungen des Fettstoffwechsels. In: Goldman L, Schafer AI, Hrsg. Goldman-Cecil-Medizin. 26. Aufl. Philadelphia, PA: Elsevier; 2020: Kap 195.
