Vulvakrebs

Vulvakrebs ist Krebs, der in der Vulva beginnt. Vulvakrebs betrifft am häufigsten die Schamlippen, die Hautfalten außerhalb der Vagina. In einigen Fällen beginnt Vulvakrebs an der Klitoris oder in Drüsen an den Seiten der Vaginalöffnung.
Die meisten Vulvakrebse beginnen in Hautzellen, die Plattenepithelzellen genannt werden. Andere Krebsarten an der Vulva sind:
- Adenokarzinom
- Basalzellkarzinom
- Melanom
- Sarkom
Vulvakrebs ist selten. Risikofaktoren sind:
- Infektion mit humanen Papillomaviren (HPV oder Genitalwarzen) bei Frauen unter 50 Jahren
- Chronische Hautveränderungen wie Lichen Sklerose oder Plattenepithelhyperplasie bei Frauen über 50
- Vorgeschichte von Gebärmutterhalskrebs oder Vaginalkrebs
- Rauchen
Frauen mit einer Erkrankung namens vulväre intraepitheliale Neoplasie (VIN) haben ein hohes Risiko, an Vulvakrebs zu erkranken, der sich ausbreitet. Die meisten Fälle von VIN führen jedoch nie zu Krebs.
Andere mögliche Risikofaktoren können sein:
- Anamnese mit abnormalen Pap-Abstrichen
- Viele Sexualpartner haben
- Erster Geschlechtsverkehr mit 16 oder jünger
Frauen mit dieser Erkrankung haben oft jahrelang Juckreiz um die Vagina. Sie können verschiedene Hautcremes verwendet haben. Sie können auch außerhalb ihrer Periode Blutungen oder Ausfluss haben.
Andere Hautveränderungen, die um die Vulva herum auftreten können:
- Maulwurf oder Sommersprossen, die rosa, rot, weiß oder grau sein können
- Hautverdickung oder Klumpen
- Hautwunden (Geschwür)
Andere Symptome:
- Schmerzen oder Brennen beim Wasserlassen
- Schmerzen beim Geschlechtsverkehr
- Ungewöhnlicher Geruch
Einige Frauen mit Vulvakrebs haben keine Symptome.
Die folgenden Tests werden verwendet, um Vulvakrebs zu diagnostizieren:
- Biopsie
- CT-Scan oder MRT des Beckens, um nach Krebsausbreitung zu suchen
- Untersuchung des Beckens, um nach Hautveränderungen zu suchen
- Positronen-Emissions-Tomographie (PET)-Scan
- Kolposkopie
Die Behandlung beinhaltet eine Operation, um die Krebszellen zu entfernen. Wenn der Tumor groß ist (mehr als 2 cm) oder tief in die Haut eingewachsen ist, können auch die Lymphknoten in der Leistengegend entfernt werden.
Bestrahlung mit oder ohne Chemotherapie kann zur Behandlung von:
- Fortgeschrittene Tumoren, die nicht operativ behandelt werden können
- Vulvakrebs, der zurückkehrt
Sie können den Krankheitsstress lindern, indem Sie einer Krebs-Selbsthilfegruppe beitreten. Der Austausch mit anderen, die gemeinsame Erfahrungen und Probleme haben, kann Ihnen helfen, sich nicht allein zu fühlen.
Den meisten Frauen mit Vulvakrebs, die in einem frühen Stadium diagnostiziert und behandelt werden, geht es gut. Aber das Ergebnis einer Frau hängt ab von:
- Die Größe des Tumors
- Die Art des Vulvakrebses
- Ob sich der Krebs ausgebreitet hat
Der Krebs tritt häufig an oder in der Nähe des ursprünglichen Tumors auf.
Komplikationen können sein:
- Ausbreitung des Krebses auf andere Bereiche des Körpers
- Nebenwirkungen von Bestrahlung, Operation oder Chemotherapie
Rufen Sie Ihren Arzt an, wenn Sie eines dieser Symptome länger als 2 Wochen haben:
- Lokale Reizung
- Änderung der Hautfarbe
- Wund an der Vulva
Safer Sex zu praktizieren kann Ihr Risiko für Vulvakrebs verringern. Dazu gehört auch die Verwendung von Kondomen zum Schutz vor sexuell übertragbaren Infektionen (STI).
Zum Schutz vor bestimmten Formen der HPV-Infektion steht ein Impfstoff zur Verfügung. Der Impfstoff ist zur Vorbeugung von Gebärmutterhalskrebs und Genitalwarzen zugelassen. Es kann helfen, andere Krebsarten, die mit HPV in Verbindung stehen, wie Vulvakrebs, zu verhindern. Der Impfstoff wird jungen Mädchen verabreicht, bevor sie sexuell aktiv werden, sowie Jugendlichen und Frauen bis zum Alter von 45 Jahren.
Routineuntersuchungen des Beckens können helfen, Vulvakrebs in einem früheren Stadium zu erkennen. Eine frühzeitige Diagnose erhöht Ihre Chancen auf eine erfolgreiche Behandlung.
Krebs - Vulva; Krebs - Perineum; Krebs - Vulva; Genitalwarzen - Vulvakrebs; HPV - Vulvakrebs
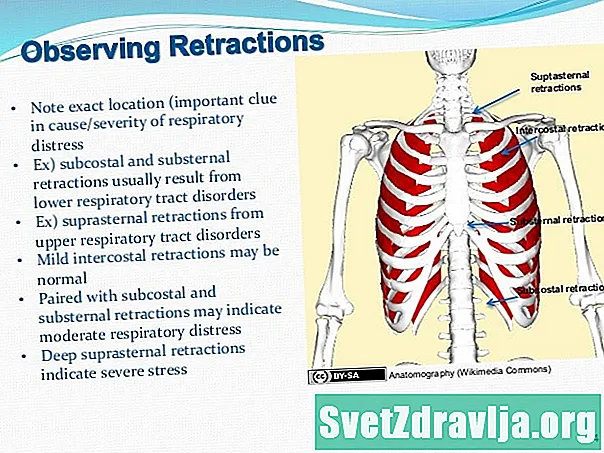
 Anatomie des weiblichen Damms
Anatomie des weiblichen Damms
Frumovitz M, Bodurka DC. Neoplastische Erkrankungen der Vulva: Lichen sclerosus, intraepitheliale Neoplasie, Morbus Paget und Karzinom. In: Lobo RA, Gershenson DM, Lentz GM, Valea FA, Hrsg. Umfassende Gynäkologie. 7. Aufl. Philadelphia, PA: Elsevier; 2017: Kapitel 30.
Jhingran A, Russell AH, Seiden MV, et al. Krebserkrankungen des Gebärmutterhalses, der Vulva und der Vagina. In: Niederhuber JE, Armitage JO, Kastan MB, Doroshow JH, Tepper JE, Hrsg. Klinische Onkologie nach Abeloff. 6. Aufl. Philadelphia, PA: Elsevier; 2020: Kap 84.
Koh WJ, Greer BE, Abu-Rustum NR, et al. Vulvakarzinom, Version 1.2017, NCCN Clinical Practice Guidelines in Oncology. J Natl Compr Canc Netw. 2017;15(1):92-120. PMID: 28040721 pubmed.ncbi.nlm.nih.gov/28040721/.
Website des Nationalen Krebsinstituts. Vulva-Krebsbehandlung (PDQ) - Version für medizinisches Fachpersonal. www.cancer.gov/types/vulvar/hp/vulvar-treatment-pdq. Aktualisiert am 30. Januar 2020. Zugriff am 31. Januar 2020.