Pankreas-Pseudozyste
Eine Pankreaspseudozyste ist ein mit Flüssigkeit gefüllter Sack im Bauchraum, der aus der Bauchspeicheldrüse entspringt. Es kann auch Gewebe aus der Bauchspeicheldrüse, Enzyme und Blut enthalten.
Die Bauchspeicheldrüse ist ein Organ, das sich hinter dem Magen befindet. Es produziert Chemikalien (Enzyme genannt), die zur Verdauung von Nahrung benötigt werden. Es produziert auch die Hormone Insulin und Glukagon.
Pankreaspseudozysten entwickeln sich am häufigsten nach einer Episode einer schweren Pankreatitis. Pankreatitis tritt auf, wenn sich Ihre Bauchspeicheldrüse entzündet. Es gibt viele Ursachen für dieses Problem.
Dieses Problem kann manchmal auftreten:
- Bei jemandem mit langfristiger (chronischer) Schwellung der Bauchspeicheldrüse
- Nach Traumata am Bauch, häufiger bei Kindern
Die Pseudozyste tritt auf, wenn die Gänge (Röhren) in der Bauchspeicheldrüse beschädigt sind und Flüssigkeit mit Enzymen nicht abfließen kann.
Die Symptome können innerhalb von Tagen bis Monaten nach einem Pankreatitis-Anfall auftreten. Sie beinhalten:
- Blähungen des Bauches
- Ständige Schmerzen oder tiefe Schmerzen im Unterleib, die auch im Rücken zu spüren sind
- Übelkeit und Erbrechen
- Appetitverlust
- Schwierigkeiten beim Essen und Verdauen von Nahrung
Der Arzt kann Ihren Bauch nach einer Pseudozyste abtasten. Es wird sich wie ein Knoten in der Mitte oder im linken Oberbauch anfühlen.
Tests, die helfen können, Pankreaspseudozyste zu erkennen, umfassen:
- CT-Untersuchung des Abdomens
- Abdominal-MRT
- Bauch-Ultraschall
- Endoskopischer Ultraschall (EUS)
Die Behandlung hängt von der Größe der Pseudozyste ab und davon, ob sie Symptome verursacht. Viele Pseudozysten verschwinden von selbst. Diejenigen, die länger als 6 Wochen bleiben und einen Durchmesser von mehr als 5 cm haben, müssen oft behandelt werden.
Mögliche Behandlungen sind:
- Drainage durch die Haut mit einer Nadel, meist geführt durch einen CT-Scan.
- Endoskopisch-assistierte Drainage mit einem Endoskop. In diesem wird ein Schlauch mit einer Kamera und einem Licht in den Magen geleitet)
- Chirurgische Drainage der Pseudozyste. Es wird eine Verbindung zwischen der Zyste und dem Magen oder Dünndarm hergestellt. Dies kann mit einem Laparoskop erfolgen.
Das Ergebnis ist bei der Behandlung im Allgemeinen gut. Es ist wichtig sicherzustellen, dass es sich nicht um einen Bauchspeicheldrüsenkrebs handelt, der in einer Zyste beginnt und einen schlechteren Ausgang hat.
Komplikationen können sein:
- Bei einer Infektion der Pseudozyste kann sich ein Pankreasabszess entwickeln.
- Die Pseudozyste kann aufbrechen (Ruptur). Dies kann eine schwerwiegende Komplikation sein, da sich ein Schock und übermäßige Blutungen (Blutungen) entwickeln können.
- Die Pseudozyste kann auf nahe gelegene Organe drücken (komprimieren).
Die Ruptur der Pseudozyste ist ein medizinischer Notfall. Gehen Sie in die Notaufnahme oder rufen Sie die örtliche Notrufnummer (z. B. 911) an, wenn Sie Blutungs- oder Schocksymptome entwickeln, wie zum Beispiel:
- Ohnmacht
- Fieber und Schüttelfrost
- Schneller Herzschlag
- Schwere Bauchschmerzen
Pankreas-Pseudozysten können durch die Vorbeugung einer Pankreatitis verhindert werden. Wenn eine Pankreatitis durch Gallensteine verursacht wird, führt der Arzt eine Operation durch, um die Gallenblase zu entfernen (Cholezystektomie).
Wenn eine Pankreatitis aufgrund von Alkoholmissbrauch auftritt, müssen Sie aufhören, Alkohol zu trinken, um zukünftige Angriffe zu verhindern.
Wenn eine Pankreatitis aufgrund von hohen Bluttriglyceriden auftritt, sollte dieser Zustand behandelt werden.
Pankreatitis - Pseudozyste
 Verdauungssystem
Verdauungssystem Endokrine Drüsen
Endokrine Drüsen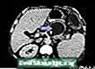 Pankreaspseudozyste - CT-Scan
Pankreaspseudozyste - CT-Scan Pankreas
Pankreas
Forsmark CE. Pankreatitis. In: Goldman L, Schafer AI, Hrsg. Goldman-Cecil-Medizin. 26. Aufl. Philadelphia, PA: Elsevier; 2020: Kap 135.
Martin MJ, Brown CVR. Management von Pankreaspseudozysten. In: Cameron AM, Cameron JL, Hrsg. Aktuelle chirurgische Therapie. 13. Aufl. Philadelphia, PA: Elsevier; 2020:525-536.
Tenner SC, Steinberg WM. Akute Pankreatitis. In: Feldman M, Friedman LS, Brandt LJ, Hrsg. Magen-Darm- und Lebererkrankungen nach Sleisenger und Fordtran: Pathophysiologie/Diagnose/Management. 10. Aufl. Philadelphia, PA: Elsevier Saunders; 2016: Kap 58.

