Lungenfunktionstests
Lungenfunktionstests sind eine Gruppe von Tests, die die Atmung und die Lungenfunktion messen.
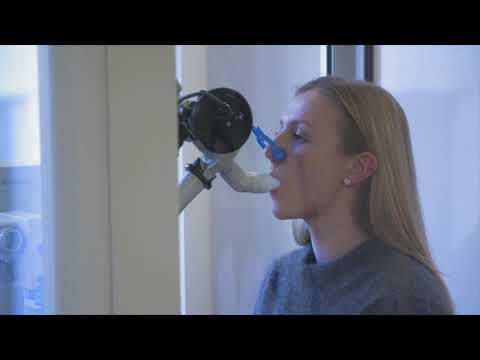
Die Spirometrie misst den Luftstrom. Durch die Messung, wie viel Luft Sie ausatmen und wie schnell Sie ausatmen, kann die Spirometrie ein breites Spektrum von Lungenerkrankungen beurteilen. Bei einem Spirometrie-Test atmen Sie im Sitzen in ein Mundstück, das mit einem als Spirometer bezeichneten Instrument verbunden ist. Das Spirometer zeichnet die Luftmenge und -rate auf, die Sie über einen bestimmten Zeitraum ein- und ausatmen. Im Stehen können einige Zahlen leicht abweichen.
Bei einigen Testmessungen können Sie normal und ruhig atmen. Andere Tests erfordern eine forcierte Ein- oder Ausatmung nach einem tiefen Atemzug. Manchmal werden Sie aufgefordert, ein anderes Gas oder ein anderes Arzneimittel zu inhalieren, um zu sehen, wie sich Ihre Testergebnisse dadurch verändern.
Die Lungenvolumenmessung kann auf zwei Arten erfolgen:
- Der genaueste Weg ist die sogenannte Bodyplethysmographie. Sie sitzen in einer durchsichtigen, luftdichten Box, die wie eine Telefonzelle aussieht. Der Technologe fordert Sie auf, in ein Mundstück ein- und auszuatmen. Druckänderungen in der Box helfen bei der Bestimmung des Lungenvolumens.
- Das Lungenvolumen kann auch gemessen werden, wenn Sie über einen bestimmten Zeitraum Stickstoff- oder Heliumgas durch einen Schlauch einatmen. Zur Abschätzung des Lungenvolumens wird die Konzentration des Gases in einer an den Schlauch angeschlossenen Kammer gemessen.
Um die Diffusionskapazität zu messen, atmen Sie für sehr kurze Zeit ein harmloses Gas, ein sogenanntes Tracergas, ein, oft nur für einen Atemzug. Die Konzentration des Gases in der ausgeatmeten Luft wird gemessen. Der Unterschied in der Menge an eingeatmetem und ausgeatmetem Gas misst, wie effektiv das Gas von der Lunge in das Blut gelangt. Mit diesem Test kann der Arzt einschätzen, wie gut die Lunge Sauerstoff aus der Luft in den Blutkreislauf transportiert.
Essen Sie vor dem Test keine schwere Mahlzeit. 4 bis 6 Stunden vor dem Test nicht rauchen. Sie erhalten spezifische Anweisungen, wenn Sie die Anwendung von Bronchodilatatoren oder anderen inhalativen Arzneimitteln abbrechen müssen. Möglicherweise müssen Sie vor oder während des Tests Medikamente einatmen.
Da der Test etwas forciertes Atmen und schnelles Atmen beinhaltet, kann es zu vorübergehender Kurzatmigkeit oder Benommenheit kommen. Möglicherweise haben Sie auch Husten. Sie atmen durch ein eng anliegendes Mundstück und haben Nasenklammern. Wenn Sie Platzangst haben, kann sich der Teil des Tests in der geschlossenen Kabine unangenehm anfühlen.
Befolgen Sie die Anweisungen zur Verwendung des Mundstücks des Spirometers. Eine schlechte Abdichtung um das Mundstück kann zu ungenauen Ergebnissen führen.
Lungenfunktionstests werden durchgeführt, um:
- Diagnostizieren Sie bestimmte Arten von Lungenerkrankungen wie Asthma, Bronchitis und Emphysem
- Finden Sie die Ursache für Atemnot
- Messen Sie, ob die Exposition gegenüber Chemikalien bei der Arbeit die Lungenfunktion beeinflusst
- Überprüfen Sie die Lungenfunktion, bevor jemand operiert wird
- Beurteilen Sie die Wirkung von Medikamenten
- Fortschritte bei der Behandlung von Krankheiten messen
- Messen Sie das Ansprechen auf die Behandlung bei kardiopulmonalen Gefäßerkrankungen
Normale Werte basieren auf Ihrem Alter, Ihrer Größe, Ihrer ethnischen Zugehörigkeit und Ihrem Geschlecht. Normale Ergebnisse werden in Prozent ausgedrückt. Ein Wert wird normalerweise als anormal angesehen, wenn er ungefähr weniger als 80 % Ihres vorhergesagten Wertes beträgt.
Die Normalwertbereiche können von Labor zu Labor leicht variieren, basierend auf leicht unterschiedlichen Methoden zur Bestimmung der Normalwerte. Sprechen Sie mit Ihrem Anbieter über die Bedeutung Ihrer spezifischen Testergebnisse.
Verschiedene Messungen, die in Ihrem Bericht nach Lungenfunktionstests enthalten sein können, umfassen:
- Diffusionskapazität zu Kohlenmonoxid (DLCO)
- Exspiratorisches Reservevolumen (ERV)
- Erzwungene Vitalkapazität (FVC)
- Forciertes Exspirationsvolumen in 1 Sekunde (FEV1)
- Forcierter exspiratorischer Flow 25 % bis 75 % (FEF25-75)
- Funktionelle Residualkapazität (FRC)
- Maximale freiwillige Beatmung (MVV)
- Restvolumen (RV)
- Spitzenexspirationsflow (PEF)
- Langsame Vitalkapazität (SVC)
- Gesamte Lungenkapazität (TLC)
Abnormale Ergebnisse bedeuten in der Regel, dass Sie möglicherweise eine Brust- oder Lungenerkrankung haben.
Einige Lungenerkrankungen (wie Emphysem, Asthma, chronische Bronchitis und Infektionen) können dazu führen, dass die Lunge zu viel Luft enthält und die Entleerung länger dauert. Diese Lungenerkrankungen werden als obstruktive Lungenerkrankungen bezeichnet.
Andere Lungenerkrankungen machen die Lunge vernarbt und kleiner, so dass sie zu wenig Luft enthält und schlecht Sauerstoff ins Blut überführt. Beispiele für diese Arten von Krankheiten sind:
- Extremes Übergewicht
- Lungenfibrose (Vernarbung oder Verdickung des Lungengewebes)
- Sarkoidose und Sklerodermie
Muskelschwäche kann auch zu abnormalen Testergebnissen führen, selbst wenn die Lunge normal ist, dh ähnlich den Krankheiten, die kleinere Lungen verursachen.
Bei Personen mit einer bestimmten Art von Lungenerkrankung besteht ein geringes Risiko für einen Lungenkollaps (Pneumothorax). Der Test sollte nicht an Personen durchgeführt werden, die kürzlich einen Herzinfarkt erlitten haben, bestimmte andere Arten von Herzerkrankungen haben oder kürzlich einen Lungenkollaps hatten.
PFTs; Spirometrie; Spirogramm; Lungenfunktionstests; Lungenvolumen; Plethysmographie
 Spirometrie
Spirometrie Spieltest
Spieltest
Gold WM, Koth LL. Lungenfunktionstest. In: Broaddus VC, Mason RJ, Ernst JD et al., Hrsg. Murray und Nadels Lehrbuch der Atemwegsmedizin. 6. Aufl. Philadelphia, PA: Elsevier Saunders; 2016: 25.
Putnam JB. Lunge, Brustwand, Pleura und Mediastinum. In: Townsend CM Jr, Beauchamp RD, Evers BM, Mattox KL, Hrsg. Sabiston Lehrbuch der Chirurgie: Die biologischen Grundlagen der modernen chirurgischen Praxis. 20. Aufl. Philadelphia, PA: Elsevier; 2017:Kap 57.
Scanlon PD. Atemfunktion: Mechanismen und Tests. In: Goldman L, Schafer AI, Hrsg. Goldman-Cecil-Medizin. 26. Aufl. Philadelphia, PA: Elsevier; 2020: Kap. 79.